Καρκίνος παχέος εντέρου
Δημογραφικά στοιχεία
Ο καρκίνος παχέος εντέρου είναι ο τρίτος πιο συχνός καρκίνος στον άνθρωπο, μετά τον καρκίνο του προστάτη και του πνεύμονα στους άνδρες και τον καρκίνο του μαστού και του πνεύμονα στις γυναίκες. Κάθε χρόνο εμφανίζονται 40-45 νέα περιστατικά ανά 100.000 πληθυσμού στις χώρες του δυτικού κόσμου και αναμένεται το ένα τρίτο περίπου από αυτούς να πεθάνει από τη νόσο αυτή. Στις αναπτυσσόμενες χώρες, όπως στις περισσότερες της Αφρικής, ο καρκίνος αυτός έχει πολύ μικρότερη συχνότητα εμφάνισης. Η νόσος με τη πάροδο των ετών καταγράφει μια αυξητική τάση στη συχνότητα εμφάνισης, ιδιαίτερα σε ασθενείς ηλικίας μικρότερης των 50 ετών.
Παράγοντες κινδύνου
Άτομα που εμφανίζουν κάποιο από τους παρακάτω επιβαρυντικούς παράγοντες έχουν αυξημένο κίνδυνο ανάπτυξης καρκίνου παχέος εντέρου.
- Μεγάλη ηλικία
- Κληρονομικότητα
- Κακές διατροφικές συνήθειες
- Νοσήματα του παχέος εντέρου
- Διάφοροι άλλοι παράγοντες
Ο καρκίνος παχέος εντέρου εμφανίζεται σε μεγαλύτερες ηλικίες. Για το λόγο αυτό, άτομα που δεν ανήκουν σε ομάδα υψηλού κινδύνου, όπως περιγράφεται παρακάτω, θα πρέπει να ξεκινήσουν τον περιοδικό έλεγχο του παχέος εντέρου με κολονοσκόπηση (screening test) από την ηλικία των 50 ετών, ή των 45 σύμφωνα με την Αμερικανική Εταιρεία Καρκίνου.(βιβλιογραφία 1). Στην Ελλάδα ο Εθνικός Οργανισμός Δημόσιας Υγείας προτείνει την ηλικία των 50 ετών για το γενικό πληθυσμό και των 40 ετών για όσους ανήκουν σε ομάδα υψηλού κινδύνου.
Ως προς την κληρονομικότητα, η νόσος εμφανίζεται συχνότερα σε κάποια άτομα των οποίων οι γονείς έπασχαν από το συγκεκριμένο τύπο καρκίνου. Επειδή όμως αυτό δεν ισχύει για όλους τους τύπους καρκίνου παχέος εντέρου ούτε για όλους τους απογόνους των πασχόντων, θα πρέπει πάντα να ερωτάται ο ογκολόγος ποιοι είναι οι ασθενείς αυτοί, οι απόγονοι των οποίων θα πρέπει να ελεγχθούν και με πιο τρόπο.
Ως προς τη διατροφή, έχουν ενοχοποιηθεί η αυξημένη κατανάλωση κόκκινου κρέατος, λιπαρών, σακχαρούχων, και η μειωμένη κατανάλωση τροφών με φυτικές ίνες. Η παχυσαρκία, όπως και η έλλειψη άσκησης συσχετίζονται επίσης με αυξημένη συχνότητα εμφάνισης. Για όλα αυτά δεν υπάρχει αποδεδειγμένα ευθεία συσχέτιση με τη νόσο παρά μόνο στατιστικές επιδημιολογικές παρατηρήσεις.
Ως προς τα νοσήματα του παχέος εντέρου, γνωρίζουμε ότι άτομα που πάσχουν από φλεγμονώδη νοσήματα όπως η ελκώδη κολίτιδα και η νόσος του Crohn και άτομα με διάφορα σύνδρομα πολυποδίασης του παχέος εντέρου, βρίσκονται σε αυξημένο κίνδυνο εμφάνισης της νόσου. Οι ασθενείς αυτοί πρέπει να συμβουλεύονται το γιατρό που τους παρακολουθεί για τον περιοδικό έλεγχο στον οποίο απαιτείται να υποβάλλονται.
Πολλοί άλλοι παράγοντες έχουν ενοχοποιηθεί ότι προάγουν την ανάπτυξη καρκίνου παχέος εντέρου όπως η χρήση κάποιων φαρμακευτικών ουσιών, η έκθεση σε περιβαλλοντικές τοξίνες κλπ. Πρόσφατα, για την ανάπτυξη του καρκίνου του παχέος εντέρου έχει ενοχοποιηθεί η ύπαρξη παραλλαγμένης μικροβιακής χλωρίδας στο έντερο (μικροβίωμα), θεωρία η οποία αποκτά όλο και περισσότερους υποστηρικτές.
Συμπτώματα
Τα συμπτώματα που μπορεί να εμφανίσει κάποιο άτομο που πάσχει από καρκίνο παχέος εντέρου είναι τα εξής
- Απώλεια αίματος με τις κενώσεις
- Εμφάνιση δυσκοιλιότητας που δεν προϋπήρχε
- Εναλλαγή δυσκοιλιότητας με διάρροιες
- Ανάγκη για αφόδευση πολλές φορές την ημέρα, χωρίς αποτέλεσμα (τεινεσμός)
- Αίσθημα μετεωρισμού (φούσκωμα)
- Πόνος στην κοιλιά
- Συμπτώματα αναιμίας όπως εύκολη κόπωση, ωχρή όψη, αίσθημα ταχυκαρδίας, ταχύπνοια κλπ.
Σε πιο προχωρημένο στάδιο μπορεί να έχουμε
- Συμπτώματα ειλεού όπως πόνο στην κοιλιά και εμετούς
- Συμπτώματα περιτονίτιδας όπως έντονο πόνο στην κοιλιά, πυρετό, ναυτία, εμετούς
- Συμπτώματα γενικευμένης νόσου όπως καχεξία, ανορεξία, απώλεια βάρους, μετεωρισμό, εμετούς, πόνο στην κοιλιά κλπ.
Διάγνωση
Σε περίπτωση που τεθεί υποψία για ύπαρξη καοήθειας στο παχύ έντερο ο ασθενής πρέπει να υποβληθεί σε κολονοσκόπηση. Με την κολονοσκόπηση ελέγχεται ολόκληρο το παχύ έντερο, ενώ μπορεί ο γαστρεντερολόγος να πάρει βιοψίες από οποιαδήποτε βλάβη συναντήσει και ακόμα να αφαιρέσει πολύποδες που τυχόν ανακαλύψει κατά την εξέταση.
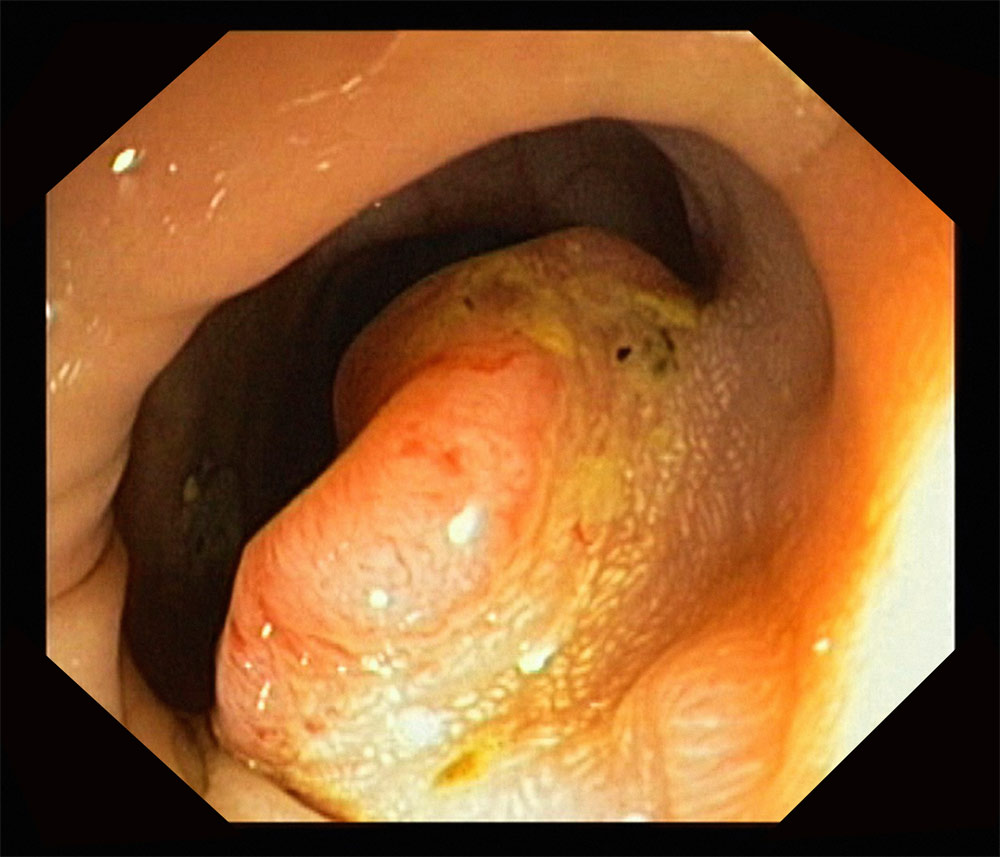
Σε περίπτωση που τεθεί υποψία για ύπαρξη καοήθειας στο παχύ έντερο ο ασθενής πρέπει να υποβληθεί σε κολονοσκόπηση. Με την κολονοσκόπηση ελέγχεται ολόκληρο το παχύ έντερο, ενώ μπορεί ο γαστρεντερολόγος να πάρει βιοψίες από οποιαδήποτε βλάβη συναντήσει και ακόμα να αφαιρέσει πολύποδες που τυχόν ανακαλύψει κατά την εξέταση.
Βλέπουμε εικόνα από κολονοσκόπηση ασθενούς με καρκίνο που καταλαμβάνει το μισό περίπου αυλό του παχέος εντέρου.
Όταν υπάρχει τεκμηριωμένη, με βιοψία, διάγνωση καρκίνου παχέος εντέρου ακολουθεί η λεγόμενη σταδιοποίηση της νόσου. Εκτελούνται δηλαδή αξονικές τομογραφίες στην κοιλιά και το θώρακα προκειμένου να ελέγξουμε εάν υπάρχουν μεταστάσεις στο συκώτι ή τους πνεύμονες. Η διαδικασία αυτή είναι απαραίτητη επειδή η αντιμετώπιση του ασθενούς με νόσο που εντοπίζεται μόνο στο έντερο είναι διαφορετική από τον ασθενή που η νόσος του έχει επεκταθεί και σε άλλα όργανα.
Εάν ο όγκος εντοπίζεται στο ορθό, στο τελευταίο δηλαδή τμήμα του παχέος εντέρου κοντά στον πρωκτό, τότε είναι απαραίτητη και η μαγνητική τομογραφία προκειμένου να έχουμε καλύτερη γνώση για το μέγεθος του όγκου και τη σχέση του με τους σφιγκτήρες του πρωκτού. Η μαγνητική θα μας βοηθήσει στην απόφαση να υποβάλουμε τον ασθενή σε ακτινοθεραπεία, η οποία δεν χρειάζεται για όγκους που εντοπίζονται σε κεντρικότερα σημεία του παχέος εντέρου.
Σε πολλούς ασθενείς με καρκίνο παχέος εντέρου η απόφαση για την επιλογή της μιας ή της άλλης θεραπευτικής προσέγγισης δεν είναι πάντα πολύ απλή και ξεκάθαρη. Για το λόγο αυτό διενεργούνται και κάποιες άλλες εξετάσεις προκειμένου να διευκολύνουν τους γιατρούς που θα συζητήσουν για τον ασθενή στο ογκολογικό συμβούλιο και θα πάρουν την απόφαση αυτή. Η συζήτηση κάθε τέτοιου περιστατικού στο ογκολογικό συμβούλιο αποτελεί σήμερα απαραίτητη διαδικασία στην προσπάθεια θεραπευτικής προσέγγισης και στη συνέχεια παρακολούθησης των ασθενών αυτών.
Οι εξετάσεις αυτές μπορεί να είναι εξετάσεις αίματος όπως οι καρκινικοί δείκτες, εξετάσεις ανοσο-ιστοχημικής μελέτης που αναδεικνύουν τα χαρακτηριστικά του όγκου, PET/CT scan, εξετάσεις γονιδιακού ελέγχου κλπ.
Θεραπεία
Η θεραπεία που θα ακολουθήσουμε για τον ασθενή μας, καλό θα είναι να βασίζεται στην απόφαση που έχει πάρει το ογκολογικό συμβούλιο για αυτόν. Δεν ακολουθούν όλοι οι ασθενείς την ίδια θεραπευτική οδό. Για κάποιους επιβάλλεται να ξεκινήσουν με χημειοθεραπεία, για κάποιους άλλους με ακτινοβολία ή με συνδυασμό των δύο μεθόδων και στη συνέχεια να υποβληθούν σε χειρουργική επέμβαση. Για τους περισσότερους όμως ασθενείς η θεραπευτική προσέγγιση ξεκινά με το χειρουργείο. Η επιλογή της μιας ή της άλλης προσέγγισης εξαρτάται από το στάδιο της νόσου και από το σημείο του εντέρου στο οποίο εντοπίζεται ο όγκος. Η επιλογή των φαρμάκων που θα χρησιμοποιηθούν για τη χημειοθεραπεία γίνεται από τον ογκολόγο, σε συζήτηση πάντα με τον ασθενή για τις πιθανές παρενέργειες τους.
Χειρουργική επέμβαση καρκίνου παχέος εντέρου
Το χειρουργείο που γίνεται για τον καρκίνο του παχέος εντέρου έχει στόχο να αφαιρεθεί ο όγκος μαζί με όλους τους λεμφαδένες που αντιστοιχούν στο συγκεκριμένο τμήμα του εντέρου. Σε ορισμένες περιπτώσεις είναι απαραίτητο να γίνει κάποια στομία, εκτροπή δηλαδή των κοπράνων από τη φυσιολογική τους οδό και έξοδο τους από το κοιλιακό τοίχωμα μέσα σε πλαστικό σάκο που εφαρμόζεται στην περιοχή. Η στομία μπορεί να είναι κολοστομία ή ειλεοστομία, μόνιμη ή προσωρινή.
Η επέμβαση μπορεί να γίνει είτε με την κλασική ανοικτή μέθοδο είτε λαπαροσκοπικά. Το τελικό ογκολογικό αποτέλεσμα και η επιβίωση είναι τα ίδια και με τις δύο μεθόδους. Η λαπαροσκοπική όμως προσπέλαση υπερτερεί ως προς τους ακριβέστερους χειρουργικούς χειρισμούς λόγω της μεγέθυνσης που προκαλείται και το μικρότερο χειρουργικό τραύμα. Λόγω του μικρότερου τραύματος ο ασθενής έχει λιγότερο πόνο μετεγχειρητικά, πιθανόν ταχύτερη έξοδο από το νοσοκομείο και ταχύτερη επιστροφή στην εργασία του.
Επειδή στον καρκίνο του παχέος εντέρου μπορεί να υπάρχουν πολλές διαφορές και ιδιαιτερότητες από ασθενή σε ασθενή, εξαιτίας της διαφορετικής ιστολογικής μορφής του νεοπλάσματος, του διαφορετικού σημείου που εντοπίζεται στο έντερο το νεόπλασμα και της βιολογικής ηλικίας του ασθενούς, υπάρχουν αντιστοίχως και διαφορετικές επεμβάσεις στην κάθε περίπτωση. Για τις τεχνικές λεπτομέρειες κάθε περιστατικού, πρέπει να γίνεται συζήτηση με τον ασθενή και τους συνοδούς του. Και επειδή το ίδιο ακριβώς συμβαίνει με τα σχήματα της χημειοθεραπείας καταλήγουμε πλέον σήμερα, η συνολική θεραπευτική προσέγγιση να είναι εξατομικευμένη και προσαρμοσμένη στις ανάγκες και τα χαρακτηριστικά κάθε ασθενούς ξεχωριστά.
Επιβίωση
Η πιο σημαντική ερώτηση όλων των ασθενών με καρκίνο είναι: «Πόσο θα ζήσω γιατρέ μου;». Σ’ αυτή την ερώτηση δεν υπάρχει ποτέ ακριβής απάντηση, για το πόσο θα ζήσει ένας ασθενής. Ο γιατρός μπορεί να απαντήσει πόσοι ασθενείς από τους 100 που θα αρρωστήσουν θα ξεπεράσουν τα 5 χρόνια ζωής. Ο γιατρός δηλαδή γνωρίζει τη λεγόμενη 5ετή επιβίωση, η οποία φαίνεται στον πίνακα. Τα στοιχεία έχουν ληφθεί από μία πολύ μεγάλη βάση δεδομένων η οποία τηρείται εδώ και δεκαετίες στην Αμερική και ονομάζεται SEER
Πίνακας: Πενταετής επιβίωση για τον καρκίνο του παχέος εντέρου
| SEER σταδιοιποίηση* | 5-ετής επιβίωση |
| Τοπική νόσος | 91% |
| Περιοχική νόσος | 72% |
| Απομακρυσμένη νόσος | 14% |
| Όλα τα στάδια μαζί | 64% |
*SEER = Surveillance, Epidemiology, and End Results
- Τοπική νόσος = Δεν υπάρχει ένδειξη ότι η νόσος έχει επεκταθεί έξω από το παχύ έντερο (βιβλιογραφία 2)
- Περιοχική νόσος = Η νόσος έχει επεκταθεί τοπικά έξω από το έντερο σε παρακείμενους ιστούς και όργανα ή σε λεμφαδένες.
- Απομακρυσμένη νόσος = Η νόσος έχει επεκταθεί σε απομακρυσμένα όργανα όπως συκώτι, πνεύμονες κλπ. (βιβλιογραφία 3)
Συνεπώς σύμφωνα με τον πίνακα, από τους 100 ασθενείς με καρκίνο παχέος εντέρου που έχουν διαγνωστεί νωρίς και η νόσος είναι τοπική, οι 91 θα ζήσουν περισσότερο από 5 χρόνια, εφ’ όσον ακολουθήσουν την προβλεπόμενη θεραπευτική αγωγή. Μην ξεχνάμε όμως ότι αυτά τα ποσοστά έχουν προέλθει λαμβάνοντας υπόψη όλους τους ασθενείς συνολικά που ανήκουν στο ίδιο στάδιο. Εκτός από το στάδιο όμως υπάρχουν σημαντικές διαφορές ανάλογα με την ηλικία, τα υπόλοιπα νοσήματα που έχει ο ασθενής, την ανταπόκριση ή όχι στη χημειοθεραπεία, την εντόπιση του όγκου στο έντερο, την αρτιότητα της χειρουργικής επέμβασης κλπ. Άρα αρχικά γνωρίζουμε περίπου πια θα είναι η επιβίωση και με την πάροδο των ετών θα μπορέσουμε να καταλάβουμε εάν ο ασθενής μας θα βρίσκεται στην ομάδα του 91% ή του 9%.
Συμπέρασμα
Μετά τα παραπάνω μπορούμε να συμπεράνουμε όλοι ότι για να αντιμετωπίσουμε τον καρκίνο του παχέος εντέρου και να έχουμε τα μεγαλύτερα ποσοστά επιτυχίας, θα πρέπει να διαγνώσουμε τη νόσο σε όσο το δυνατόν πιο πρώιμο στάδιο.
Δίδαγμα
Οποιαδήποτε αλλαγή στις συνήθειες του εντέρου, όπως περιγράφεται παραπάνω στα συμπτώματα της νόσου, αίμα στα κόπρανα, φούσκωμα, δυσκοιλιότητα, διάρροιες, τεινεσμός, πρέπει να μας οδηγεί στην αναζήτηση ιατρικής βοήθειας. Η υιοθέτηση αυτού του κανόνα αγωγής υγείας, όπως και η κολονοσκόπηση στα 50 έτη ζωής για το γενικό πληθυσμό και στα 40 για αυτούς που ανήκουν σε ομάδα υψηλού κινδύνου, κρίνονται απολύτως απαραίτητες ενέργειες για να μην πεθάνει κάποιος από καρκίνο του παχέος εντέρου, ακόμα και εάν αρρωστήσει από τη νόσο αυτή.
Βιλιογραφία
- Cost-Effectiveness and National Effects of nitiating Colorectal Cancer Screening for Average-Risk Persons at Age 45 Years Instead of 50 Years. Ladabaum U,etc. Gastroenterology. 2019 Jul;157(1):137-148
- Localised colon cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Argilés G, etc. Ann Oncol. 2020 Oct;31(10):1291-1305
- Metastatic colorectal cancer: ESMO clinical practice guidelines. Ann Oncol (2014) 25 (suppl 3): iii1-iii9.
- Colon Cancer, Version 2.2021, NCCN Clinical Practice Guidelines in Oncology. Benson AB etc., J Natl Compr Canc Netw. 2021 Mar 2;19(3):329-359.