A. Κύστη κόκκυγος
Τι είναι
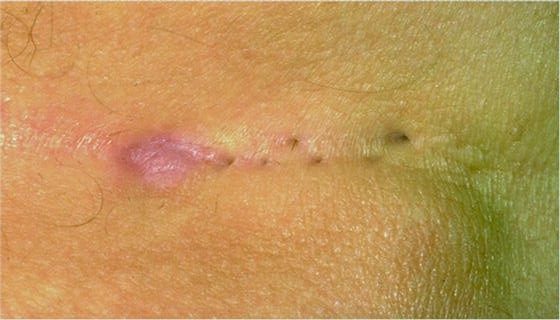
Η κύστη κόκκυγος είναι ένα ογκίδιο κυστικό, που εμφανίζεται στην οπίσθια επιφάνεια του σώματος, ανάμεσα στους γλουτούς, ακριβώς πάνω από το τελευταίο τμήμα της σπονδυλικής στήλης που ονομάζεται κόκκυγας. Μέσα στην κύστη κόκκυγος συνήθως υπάρχουν τρίχες του σώματος ή και ίνες από τα ρούχα μας. Στην επιφάνεια του δέρματος συνήθως υπάρχει μια πολύ μικρή οπή η οποία επικοινωνεί μέσω ενός μικρού συριγγίου με το εσωτερικό της κύστης. Σε καταστάσεις που έχουν χρονίσει οι οπές μπορεί να είναι δύο ή και περισσότερες, με αντίστοιχους συριγγώδεις πόρους. Εικόνα 1. Η κύστη κόκκυγος σε αυτή τη μορφή μπορεί να υπάρχει για μήνες ή και χρόνια, με μόνο ενόχλημα την έξοδο ρυπαρού υγρού από την οπή που περιγράψαμε παραπάνω.
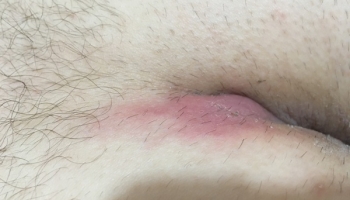
Όταν μέσα στην κύστη μαζευτούν μικρόβια δημιουργείται φλεγμονή με αποτέλεσμα συγκέντρωση πύου, το δέρμα στην περιοχή γίνεται κόκκινο, ζεστό και υπάρχει έντονος πόνος. Δημιουργείται δηλαδή ένα απόστημα. Εικόνα 2
Διάγνωση
Η διάγνωση της κύστης κόκκυγος είτε στη χρόνια μορφή της είτε στην οξεία, με την ύπαρξη αποστήματος, γίνεται με την απλή κλινική εξέταση από το χειρουργό. Δεν χρειάζονται δηλαδή επιπλέον απεικονιστικές εξετάσεις με υπέρηχο, αξονική τομογραφία κλπ. Σε κάθε περίπτωση όμως, επί αμφιβολίας για τη διάγνωση ή συνύπαρξης άλλης νόσου οι εξετάσεις αυτές μπορεί να είναι επιβεβλημένες. Σε εξαιρετικά σπάνιες περιπτώσεις στην περιοχή μπορεί να αναπτυχθούν διάφορα νεοπλάσματα. Εικόνα 3.
Θεραπεία
Η θεραπεία της κύστης κόκκυγος είναι χειρουργική.
- Όταν η κύστη βρίσκεται σε φάση φλεγμονής με δημιουργία αποστήματος, η θεραπεία είναι η διάνοιξη προκειμένου να φύγει το πύον. Η διάνοιξη γίνεται με τοπική αναισθησία, όπου δημιουργείται μια μικρή τομή, περίπου 1cm, μέσω της οποίας εξέρχεται το πύον και αφαιρούνται οι τρίχες που υπάρχουν στο εσωτερικό της κύστης. Ο ασθενής δεν χρειάζεται νοσηλεία, παρά μόνο αντιβιοτική αγωγή από το στόμα. Αμέσως μετά τη διάνοιξη ο πόνος σχεδόν εξαφανίζεται. Μετά την ύφεση της φλεγμονής και την επούλωση του τραύματος, παραμένει μια μικρή οπή στο δέρμα που επικοινωνεί με το εσωτερικό της κύστης και απαιτείται προγραμματισμένη χειρουργική επέμβαση για την οριστική θεραπεία.
- Όταν η κύστη βρίσκεται σε ύφεση και δεν έχει στοιχεία φλεγμονής το χειρουργείο είναι τελείως διαφορετικό. Το χειρουργείο έχει στόχο την αφαίρεση της κύστης με τους συριγγώδεις πόρους που συνυπάρχουν, μαζί με το υπερκείμενο δέρμα και υποδόριο λίπος. Η αφαίρεση μπορεί να γίνει με νυστέρι, με τη χρήση τοπικής αναισθησίας και ταυτόχρονης καταστολής. Ο ασθενής μετά την επέμβαση παραμένει λίγες ώρες στην κλινική και στη συνέχεια πηγαίνει σπίτι του. Η μέθοδος αυτή έχει και τις περισσότερες πιθανότητες μόνιμης θεραπείας χωρίς την επανεμφάνιση της κύστης. Απαιτούνται όμως περίπου 15-20 ημέρες για την πλήρη επούλωση του τραύματος, για την ημίκλειστη μέθοδο και ακόμα περισσότερες για την ανοικτή μέθοδο. Ο ασθενής βέβαια παρά την παρουσία μη επουλωμένου τραύματος μπορεί να εργάζεται μετά από τις πρώτες 4-5 ημέρες.
Ο στόχος όμως της αφαίρεση της κύστης μαζί με τους συριγγώδεις πόρους μπορεί να επιτευχθεί και με άλλη μέθοδο, που επιφέρει λιγότερο πόνο και οπωσδήποτε ταχύτερη ανάρρωση. Η μέθοδος αυτή είναι η καταστροφή (εξάχνωση) του τοιχώματος και του περιεχομένου της κύστεως με τη χρήση Laser, με ελάχιστο τραυματισμό στο δέρμα και τους γύρω ιστούς. Γίνεται με τη χρήση τοπικής αναισθησίας, με την παραμονή του ασθενούς λίγες ώρες στην κλινική, όπως και στην κλασική μέθοδο με το νυστέρι. Επειδή όμως το τραύμα που δημιουργείται στο δέρμα είναι ελάχιστο, σε σχέση με την κλασική μέθοδο, ο ασθενής έχει πολύ μικρό πόνο μετεγχειρητικά και μπορεί να επιστρέψει στην εργασία του την επομένη ημέρα, χωρίς κανένα πρόβλημα. Τα μειονεκτήματα της μεθόδου είναι ότι υπάρχει μεγαλύτερη πιθανότητα να εμφανιστεί ξανά η κύστη και να χρειαστεί νέα επέμβαση και το αυξημένο κόστος.
Η μέθοδος αυτή, με τη χρήση Laser, μπορεί να εφαρμοστεί στο 80% περίπου των ασθενών. Δεν ενδείκνυται σε ασθενείς με παραμελημένες κύστεις, με πολλαπλά συρίγγια σε μεγάλη έκταση, γιατί υπάρχει σημαντική πιθανότητα υποτροπής.
Βιβλιογραφία
Pilonidal Disease Management: Guidelines from the ASCRS. Lisa Croke etc., Am Fam Physician. 2019;100(9):582-583
B. ΡΑΓΑΔΑ ΠΡΩΚΤΟΥ
Τι είναι
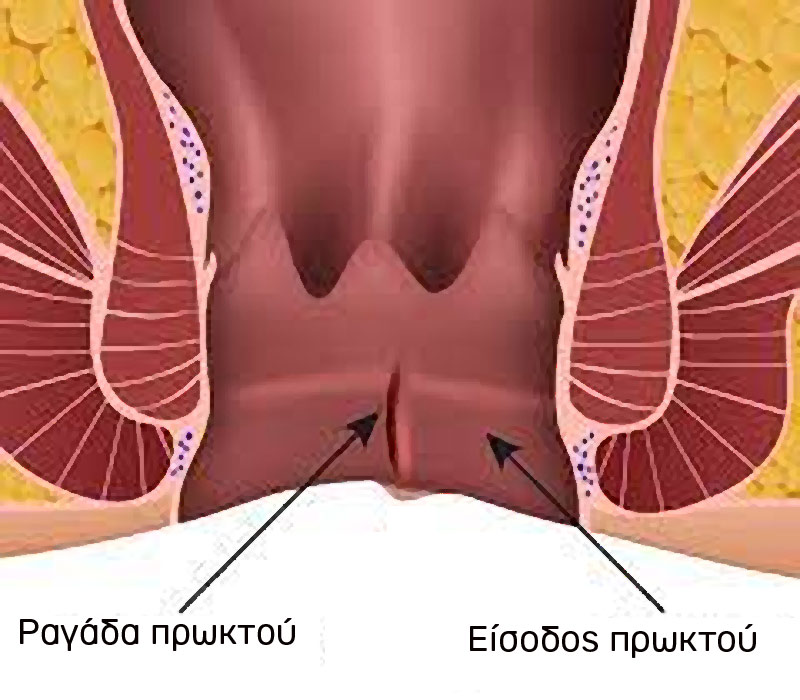
Ραγάδα πρωκτού ή ραγάδα πρωκτικού δακτυλίου, όπως λέγεται ορθότερα, είναι ένα σχίσιμο μήκους 1-2cm που ξεκινάει από το έξω χείλος του πρωκτού και επεκτείνεται κεντρικά μέσα στον αυλό του εντέρου. Το σχίσιμο είναι επιφανειακό και αφορά μόνο την επιφανειακή στοιβάδα του εντέρου.
Πως δημιουργείται
Η ραγάδα οφείλεται συνήθως σε δυσκοιλιότητα και έξοδο σκληρών αφυδατωμένων κοπράνων ή σε τραυματισμό από κάποιο σκληρό ξένο σώμα που υπήρχε στα κόπρανα. Κάποιες φορές ο μηχανισμός μπορεί να είναι πολύ πιο περίπλοκος και να έχει σχέση με τον τόνο του έσω σφιγκτήρα του πρωκτού.
Συμπτώματα
Τα συμπτώματα που προκαλεί η ραγάδα είναι ο πόνος και η αιμορραγία. Ο πόνος είναι ιδιαίτερα έντονος και εμφανίζεται την ώρα της αφόδευσης και παραμένει για μερικές ώρες μέχρι την ώρα της επόμενης αφόδευσης. Ο ασθενής, με το φόβο του πόνου που αναμένει, αναστέλλει όσο μπορεί την επόμενη κένωση με αποτέλεσμα τα κόπρανα να αφυδατώνονται και η κένωση να είναι πιο δύσκολη και πιο επώδυνη, δημιουργώντας έτσι ένα φαύλο κύκλο που διαταράσσει έντονα την καθημερινότητα του. Τον πόνο αυτό κάποιες φορές ο ασθενής τον αντιλαμβάνεται ως κάψιμο.
Η αιμορραγία που υπάρχει κάποιες φορές είναι μικρή, το αίμα που εξέρχεται επαλείφει τα κόπρανα ή εμφανίζεται μετά την κένωση και είναι ζωηρού κόκκινου χρώματος.
Όταν η ραγάδα υπάρχει πολύ καιρό μπορεί να παρουσιαστεί κνησμός (φαγούρα) στην περιοχή ή ακόμα και μικρή διαφυγή υγρού από τον πρωκτό που εμφανίζεται ως λεκές στα εσώρουχα.
Διάγνωση
Η διάγνωση γίνεται εύκολα από το ιστορικό του ασθενούς, που είναι πολύ χαρακτηριστικό με τον πόνο την ώρα της αφόδευσης και την κλινική εξέταση από το χειρουργό. Μόνο με την επισκόπηση, μετά από ήπια διαστολή του δακτυλίου, η ραγάδα γίνεται ορατή και έτσι τίθεται η διάγνωση. Στην οξεία φάση της ραγάδας η εξέταση με οποιοδήποτε τρόπο είναι ιδιαίτερα δύσκολη λόγω του πόνου που μπορεί να προκαλέσει και να χρειαστεί αναισθησία για να ολοκληρωθεί.
Θεραπεία
Η αντιμετώπιση της ραγάδας ξεκινάει πάντα με συντηρητική αγωγή. Προς τούτο χορηγούνται στον ασθενή φάρμακα για να ρυθμιστεί η δυσκοιλιότητα που πιθανόν συνυπάρχει και άλλες φαρμακευτικές ουσίες με τη μορφή αλοιφής, τοπικής χρήσης που συμβάλουν στη λύση του σπασμού του έσω σφιγκτήρα. Μπορεί να χορηγηθούν επίσης αντιφλεγμονώδη και κοινά αναλγητικά. Η προσπάθεια αντιμετώπισης της νόσου συντηρητικά μπορεί να συνεχιστεί το πολύ για δέκα ημέρες. Εάν δεν έχουμε επιτύχει τη θεραπεία της ραγάδας στο χρονικό αυτό διάστημα τότε επιβάλλεται η χειρουργική αντιμετώπιση.
Το χειρουργείο για τη λύση του προβλήματος είναι η πλάγια σφιγκτηροτομή. Με μια μικρή τομή, μικρότερη από 2 cm, στο δέρμα κοντά στον πρωκτό παρασκευάζεται ο έσω σφιγκτήρας και διατέμνεται. Η διατομή αυτή είναι αρκετή για να μπορέσουν να έρθουν σε επαφή τα χείλη της ραγάδας και να επουλωθούν. Η επέμβαση γίνεται με ραχιαία συνήθως αναισθησία, διαρκεί 15 περίπου λεπτά και ο ασθενής εξέρχεται της Κλινικής μετά από λίγες ώρες. Στην εργασία του μπορεί να επιστρέψει την επομένη ημέρα.
Αντί της διατομής του σφιγκτήρα, μπορεί να προκαλέσουμε επούλωση της ραγάδας με τοπική έγχυση ουσιών που προκαλούν χάλαση του σφιγκτήρα, τα γνωστά Botox. Η μέθοδος όμως δεν έχει τα ίδια ποσοστά επιτυχίας όπως η πλάγια σφιγκτηροτομή.
Παλαιότερα η επέμβαση που γινόταν ήταν η διαστολή δακτυλίου που τείνει όμως σήμερα να εγκαταλειφθεί επειδή προκαλεί περισσότερες επιπλοκές από τη πλάγια σφιγκτηροτομή, με κύρια επιπλοκή την ακράτεια υγρών και στερεών κοπράνων μετά την επέμβαση.
Βιβλιογραφία
- Clinical Practice Guideline for the Management of Anal Fissures. David B. Stewart etc. Dis Colon Rectum 2017; 60: 7–14
- Anal Fissure Guidelines. Lisa Susan Poritz etc. Updated: Jul 06, 2022